



| SNOMED |
臨床の意思決定のフレームワークを提供するものである。 電子カルテを使用している医師であれば、バックグラウンドにこのSNOMEDを入れてある。 |
| ICD-9CM |
アメリカ独自で使用しているもの。 保険会社にクレームを出すときに使う。また医師が診断書を書く際にも使用。 診断名がコード化され、SNOMEDに入り、バックグラウンドで区分され用語が与えられる。 コードを見ても、その病症名は分からない。 |
| CPT |
外来患者の手術・外来診療のコード。 医師が患者にどういったサービスをしたかは、このCPTを使用しコード化する。 |
| NDC |
National Drug Cordの略で、様々な医薬品に特定のバー符号を与える。 2進法の0と1を与えてコード化するシステム。 |
このようにシステムはあるが、それぞれの所有権が異なるために、アップデートもリビジョンも同時期に行われず、 IT担当者はそれぞれの時期に毎回システムのアップデートを行っており、非常に効率が悪い。
これらシステムの統一を図ってはいるが、情報として何を収集すべきか、システム上でデータをいかに表示させるかの合意が得られておらずデータ送信のためにコード化する際も州ごとに違う規則を持っているため実現することが難しい。
インターオペラビリティとは異なるシステム間の相互運用性のことである。
例えば、糖尿病患者のカリウム値を中心に考えたいと思う。糖尿病患者はカリウムの値が上がると心臓の機能不全をおこして しまうためインスリンの投与が不可欠になる。
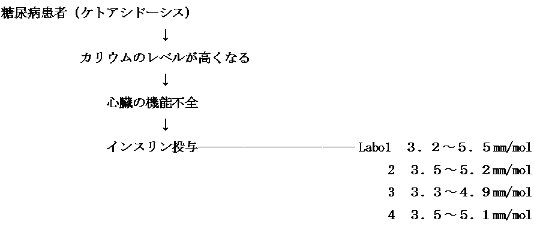
ここでこの患者さんが4つのLaboで検査を行ったとしたときに、各Laboで検査値基準が異なっていたらどうだろうか。カリウムの検査基準が検査室ごとで違うと、医師が検査結果を見て看護師に指示を出しても、見ている検査室の検査基準によって大きく異なっていれば必要以上または以下のインスリン投与をしてしまうことになり患者に発生するリスクが非常に大きくなる。
電子カルテは異なるシステムのため、言語に一貫性がない。
医師によって同じことを言うにも同じ言葉を使っているとは限らない。つまり、ITを統一するためにHIMのプロは医師・看護師・そのほかの医療従事者たちと協力し合い、一貫性のプログラムを作っていくことが重要になってくる。
現在アメリカではHIMの仕事がたくさんあり、とても重要な存在となっている。そのため非常に注目され期待されている。しかし標準化や法律の定義がないため、そこがアメリカの問題点でもある。
グループヘルスとは、会員制組織であり患者とそのプライマリケアが病院ではない場所に行き、入院の手続きや手術までの流れを行うことである。
グループヘルスは以前紙で行われていた(診察・音声のテープ起こし・ファイリング)が5〜6年前に電子化された。しかし医師は、今まで学んできたものとシステムが大きく変わるため電子化に反対していた。
| 電子化の利点 |
紛失の可能性の減少、保管場所の確保、容易にカルテにアクセス可能。 すぐに情報の送受信が可能、自宅でも仕事ができる。 例)患者自身が薬剤を注文(レフィル)ができるようになる。 |
| 電子化の欠点 |
プロセスするのが紙よりも大変。微妙なニュアンスを伝えにくい。 情報の送受信が容易なため、すぐにそれに対応しなければならない。 よって仕事量が増える。 |
| 欠点の解決策 |
急なもの、複雑なものは電話対応をするようにしている。 ミニページができれば解消される。 |
診療報酬はコーディングのやり方によって変動してくる。コーディングとは、簡単に言うと複雑な診断を番号に変え入れていくこと。しかし、そのプロセスでは明確なルールがいくつもある。 コーディングをする際にはそのルールに従ってやらなければならない。
コーダーは患者の退院・診察・手術などの医療記録を受け取る。それに関連した記録の中から、医師がどういった処置をしたかなど取り出し、必要な処置がしっかり行われていたかどうかを確認する。 このツールがエンコーダに当たるもの。また、エンコーダは昔は本だったが、最近は電子化されてきた。さらにエンコーダにはいくつか種類があり、インターネットを通じて、 病院外(自宅)などでもアクセスが可能となっている。
コーダーがその人の情報の何を見るかは、その人がどんなサービスを受けたかによって変わってくる。入院患者の場合はICD-9。 外来患者の場合はICD-9とCPTを両方使う。
コーダーは医師の診断からその患者の症状がどういったものかを認識・識別しなければならない。医師の記録がしっかりとされていない場合もあるが、その時は細かく書かれている症状を選ぶ。
そうすると、エンコーダが自動でサマリーへ持っていくようになっており、コードが自動で出てくる。
院内感染が起こった場合、政府はMEDICARAなどの保険の対象としないために、患者の入院時の病状をしっかりと記録するようになった。この入院時の病気に対して行われたケアには診療報酬が付けられるが、院内感染は、病院の責任と認識するため診療報酬がつけられない。

自分が医療に関する知識が全くないことをこの研修を通して痛感した。事前学習も自ら積極的に情報収集をし、研修に参加していれば、
さらに実のある研修にできたのではないかと思う。今までは日本の医療が最善だと考えていたが、アメリカにも非常に良い点があり、日本の欠点もそれと同時に見えてきた。
そのよい点を如何に自国に持ち込み、浸透させるかが重要なポイントだと考える。
日本もアメリカも医療制度は違っても、目指すところは「質の向上」という同じ目標であり、それに向かって進んでいると感じた。
また、アメリカは日本以上にHIMに対する関心度や、情報化に積極的だという印象を受けた。